腎盂尿管移行部通過障害(腎盂尿管移行部狭窄症)
腎盂尿管移行部通過障害(腎盂尿管移行部狭窄症)とは?
腎臓でできた尿は腎盂と呼ばれる袋に集まり、尿管を通過し、膀胱に流れます。腎盂と尿管のつなぎ目を「腎盂尿管移行部」と呼びます。腎盂尿管移行部は正常でも少し狭くなっています(生理的狭窄といいます)。この腎盂尿管移行部が何らかの原因でより狭くなり、尿が腎盂に溜まって腫れてしまう病態(水腎症)に至る病気を腎盂尿管移行部通過障害といいます。狭くなる原因は、生まれつきの形、動脈(交差血管)による圧迫、炎症など様々です。
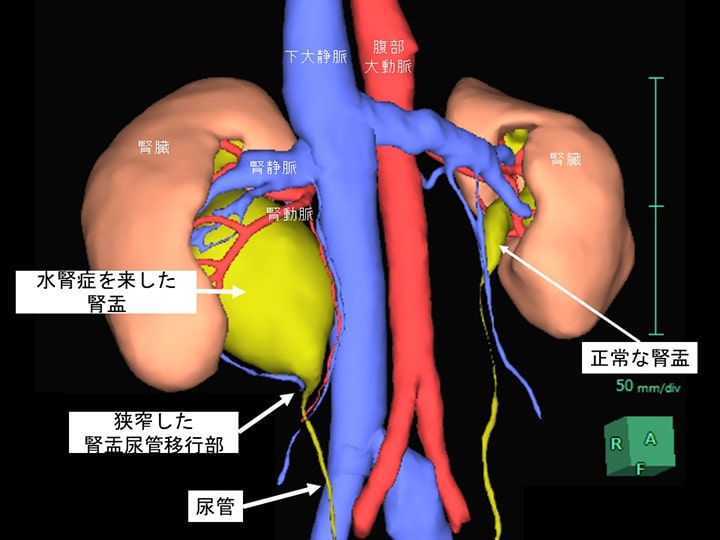
図1.腎盂尿管移行部通過障害のCT所見(3D画像)
主な症状
腰背部痛
腎盂尿管移行部の典型的症状の一つに腰背部痛があります。一方、痛みなど自覚症状がなく進行することもあります。
腎機能低下・無機能腎
病状が進行すると腎機能が低下します。最終的には無機能腎となってしまうことがあります。
尿路感染症・尿路結石
尿路感染や尿路結石は水腎症に合併しやすく、腎盂尿管移行部通過障害がある場合は繰り返し発症することも少なくありません。また、これら病態の発症を契機に腎盂尿管移行部通過障害と診断されることもあります。
主な画像検査
CT
水腎症や狭窄部の形態、血管の走行をみる検査です。主に造影剤を用いて行います。
逆行性尿路造影
尿道から内視鏡を挿入し尿管に細い管を入れます。この管から造影剤を尿管に注入し、水腎症の状態や尿管狭窄部の詳細をみる検査です。痛みが強い場合や腎機能低下が進行している等、必要があれば検査終了前に尿管ステントを留置することがあります。
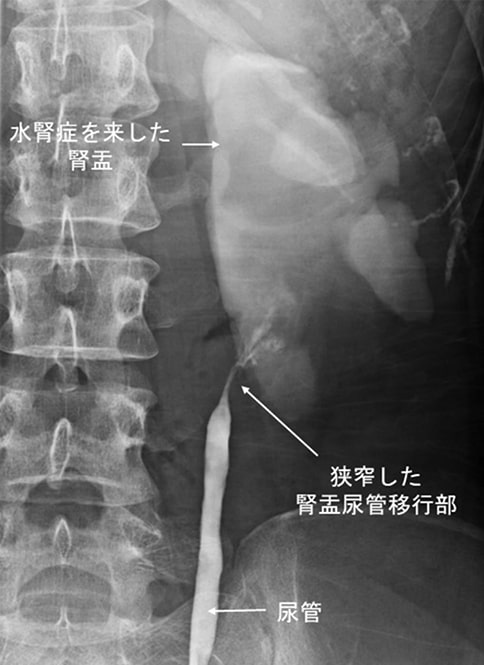
図2. 逆行性尿路造影:腎盂尿管移行部が狭くなっており、上流にある腎盂が拡張している(水腎症)。
腎シンチグラム
放射性物質(99mTc-MAG3)を注射し、それが尿に排泄される様子をスキャンします。左右の腎機能の比率(分腎機能)や尿がどれだけ流れにくいかがわかります。スキャン中に利尿剤を注射することでより詳細な検査が可能になります。
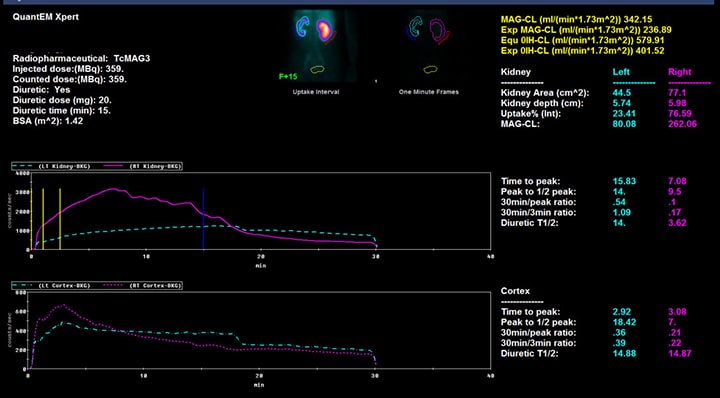
図3. 左腎盂尿管移行部通過障害の腎シンチグラム:左右の腎機能(左が水色、右が赤色)がそれぞれグラフおよび数値で示される。左は排泄が遅延しており、左腎機能は23.41%と低下している。
超音波検査
水腎症の状態をみる検査です。画像の解像度が低いため詳細な画像は得られませんが、体への負担が少ないため、簡便に繰り返し施行できる利点があります。
これらの検査により診断および治療方針の決定がなされます。また、鑑別疾患としては腎盂尿管がん、尿路結石症、尿管狭窄などがあります。
腎盂尿管移行部通過障害に対する治療
腎盂尿管移行部通過障害は尿路や血管の形態異常が主な原因のため、手術療法が治療の中心になります。術式は腎機能や全身状態などを考慮し決定します。
1. 腎盂形成術(ロボット支援腎盂形成術、腹腔鏡下腎盂形成術)
多くの場合、治療の第一選択となります。現在は身体への負担が少ない低侵襲手術であるロボット支援腎盂形成術や腹腔鏡下腎盂形成術が標準術式です。
腎盂形成術とは、狭窄した腎盂尿管移行部を切除し、腎盂と尿管を細い糸で縫合する手術です。この方法はアンダーソンハイネス法(Anderson-Hynes法)と呼ばれ、腎盂形成術の標準術式として広く行われています(図4)。
成功率は95%程度との報告が多くの施設からなされています。一方、術後に再狭窄(再発)が数%(20-30人に1人程度)に認められます。再狭窄を来した場合は、再度腎盂形成術を行うことが第一選択となりますが、難易度が高いためこの手術を多く行っている病院で行うとこが推奨されます。
次項で、現在当科で施行しているロボット支援腎盂形成術について述べます。
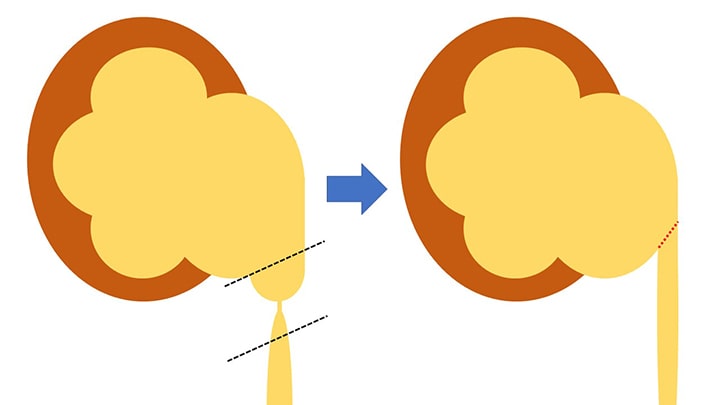
図4.腎盂形成術の概要:アンダーソンハイネス法(Anderson-Hynes法)
2.その他の手術療法
経尿道的バルーン拡張術
内視鏡(膀胱鏡)やレントゲン透視装置を用いて狭窄部をバルーン等で拡げる手術です。腎盂形成術に比べ再狭窄(再発)が多い方法のため、体力の問題等で腎盂形成術が行えない場合などに行われることがあります。
腎摘除術(腎摘出術)
腎盂尿管移行部通過障害により腎機能を失い、無機能腎となる場合があります。診断時に無機能腎で尿路感染を繰り返すなど症状が強い場合には腎摘除術が行われます。手術は腹腔鏡下腎摘除術が標準術式です。
筑波大学附属病院泌尿器科におけるロボット支援腎盂形成術
当科では2012年より腹腔鏡下腎盂形成術を導入し、2017年から本格的に開始しました。2020年からは保険収載に伴いロボット支援腎盂形成術を開始し、現在は標準術式としています(図5)。
通常、手術時間は2.5-3時間、入院期間は1週間程度です。
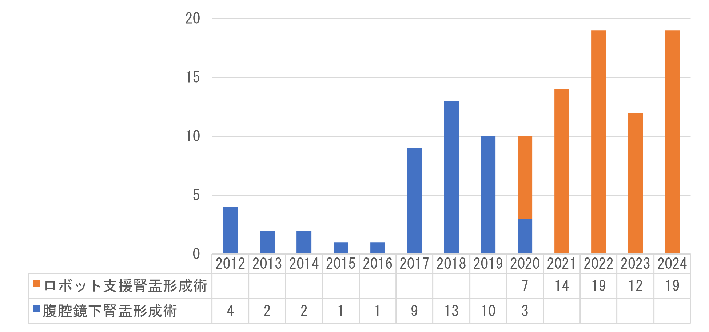
図5. 当科におけるロボット支援腎盂形成術・腹腔鏡下腎盂形成術の件数
当科の特徴
1)腎臓および腎盂尿管の血流温存を重要視した手技
血流の低下は術後の腎機能悪化や吻合部の再狭窄(再発)の原因になります。当科では腎臓および腎盂尿管の血流温存を特に重要視した手技を行っています。
ロボット支援手術では繊細な手技が可能で腎盂や尿管にある細い動脈を温存し易いため、当科では積極的にこれら動脈を温存しています。交差血管(主に腎動脈)による圧迫が狭窄の原因の場合は、術後の腎血流が低下しない様に可能な限り交差血管を温存しています(図6)。
さらに、インドシアニングリーン(ICG)という手術中に血流を確認することができる色素を注射することで、より細かな血流温存を行っています(図7)。
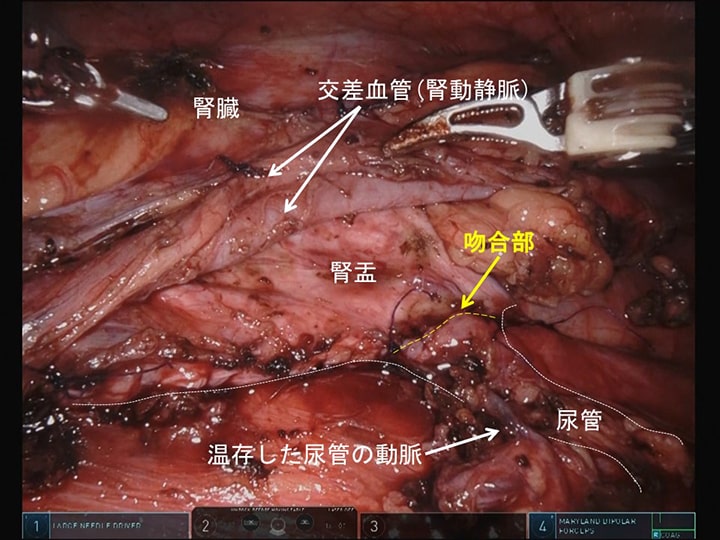
図6.ロボット支援腎盂形成術の術中所見:尿管の動脈および交差血管を温存し吻合部への血流を確保している.

図7. インドシアニングリーン(ICG)を用いた吻合部の血流確認:温存した動脈および腎盂尿管吻合部に血流が認められる(血管と血流が豊富な腎盂尿管はICGによって緑色に描出されている).
2)再手術、合併症があるなど、複雑な病態の患者さんへの手術が多い
当科では高度水腎症や尿路結石が合併しているなど、複雑な病態がある患者さんへの手術も積極的に行っています。また、腎盂形成術後や経尿道的バルーン拡張術の再狭窄(再発)に対する再手術を目的とした紹介も多く受け入れています。
2017年から2024年に当科で行ったロボット支援腎盂形成術および腹腔鏡下腎盂形成術106件のうち、複雑な病態がある患者さんに対する手術件数を表に示します。
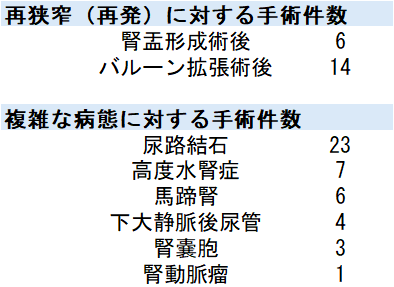
表. 当科で施行した腎盂形成術における複雑性腎尿管移行部通過障害(2017-2024年:一部重複する病態あり)
(2025年2月25日更新)


